 Реферат: Хронический панкреатит: этиология, патогенез, клиническая картина, принципы лечения
Реферат: Хронический панкреатит: этиология, патогенез, клиническая картина, принципы лечения
5) Лекарственный
6) Идиопатический
III. По клиническим проявлениям
1) Болевой
2) Гипосекреторный
3) Астено-невротический (ипохондрический)
4) Латентный
5) Сочетанный
IV. По характеру клинического течения
1) Редко рецидивирующий
2) Часто рецидивирующий
3) С постоянной симптоматикой хронического панкреатита
Клиническая картина, варианты течения, осложнения, исходы
Клиническая картина характеризуется 3 основными синдромами:
Ø Болевой синдром;
Ø Синдром внешнесекреторной недостаточности поджелудочной железы;
Ø Синдром инкреторной недостаточности.
Болевой синдром
Ведущий признак хронического панкреатита.
Болевой синдром при хроническом панкреатите имеет многофакторный генез. Наибольшее значение - внутрипротоковая гипертензия, некроз, воспаление, периневральные процессы, ишемия поджелудочной железы (результат окклюзии ветвей чревного ствола). При локализации воспалительного процесса в головке поджелудочной железы боли ощущаются в эпигастрии, преимущественно справа, в правом подреберье, иррадиация в область VI-XI грудного позвонка. При вовлечении тела поджелудочной железы боли локализуются в эпигастрии, при поражении хвоста – в левом подреберье, при этом боли иррадиируют влево и вверх от VI грудного до I поясничного позвонка.
При тотальном поражении поджелудочной железы боль локализуется по всей верхней половине живота и носит опоясывающий характер.
Чаще всего боли появляются после обильной еды, особенно жирной, жаренной, часто боли появляются натощак или через 3-4 часа после еды, что требует дифференциальной диагностики с язвенной болезнью двенадцатиперстной кишки. При голодании боли успокаиваются, поэтому многие больные мало едят и худеют.
Существует определённый суточный ритм болей: до обеда боли беспокоят мало, после обеда усиливаются (или появляются) и нарастают к вечеру.
Боли могут быть давящими, жгучими, сверлящими, значительно выражены боли в положении лёжа и уменьшаются в положении сидя с наклоном туловища вперёд.
Боль при ХП имеет разнообразное происхождение: она может быть связана с нарушением оттока панкреатического сока, увеличением объема секреции поджелудочной железы, ишемией органа, воспалением перипанкреатической клетчатки, изменением нервных окончаний, сдавлением окружающих органов (желчных протоков, желудка, двенадцатиперстной кишки). В связи с этим первым шагом при ведении такого пациента является проведение тщательного обследования (ЭГДС, рентгенологическое исследование желудка и двенадцатиперстной кишки, компьютерная томография, эндоскопическое ультразвуковое исследование), которое может выявить некоторые осложнения панкреатита, например псевдокисты, стриктуры желчных протоков или заболевания, часто сочетающиеся с хроническим панкреатитом. После предварительного обследования следует назначить высокую дозу панкреатических ферментов. Согласно классическим представлениям для купирования боли при ХП следует использовать таблетированные ферменты в сочетании с антисекреторным препаратом для защиты ферментов от разрушения соляной кислотой желудочного сока. Тем не менее современные исследования показывают, что панкреатические ферменты в капсулированной форме, назначенные в той же дозе у многих больных оказывают более выраженный эффект при болях, чем таблетки. Таким образом, рекомендуется начинать терапию с простых препаратов панкреатина (мезим-форте, панкреатин), постепенно увеличивая дозу до достижения клинического эффекта. Если суточная доза 10–12 таблеток (в составе комплексной терапии и при строгом соблюдении больным диеты) не позволяет облегчить боль, необходимо переходить на капсулированные ферменты с энтеросолюбильной оболочкой.
Рисунок. Начальные симптомы при ХП (A.Lohr, 1990).
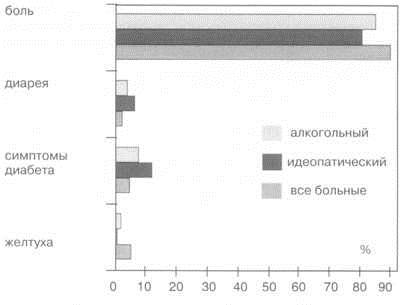
Большое значение для получения эффекта от ферментной терапии имеет правильный выбор больных. Чаще всего боль удается купировать при легкой степени тяжести ХП, при отсутствии стеатореи, при преимущественном поражении паренхимы органа ("болезнь мелких протоков"), а также у женщин.
Значительной проблемой в лечении ХП являются спастические расстройства. Наибольшие сложности, как диагностические, так и лечебные, бывают связаны с дисфункцией сфинктера Одди (СО), прежде всего его гипертонией (ГСО). ГСО может иметь серьезные последствия для функционирования всей панкреатобилиарной системы. Например, у 77% больных с острым рецидивирующим панкреатитом повышено базальное давление в сегменте панкреатического протока СО. ГСО как панкреатической, так и билиарной систем условно разделяется на 3 группы по клинической картине (в соответствии с наличием "типичной" абдоминальной боли) и объективными признаками.
Расстройства панкреатического сегмента СО. Гипертонические расстройства СО в панкреатическом сегменте также разделяются на три типа: 1-й тип панкреатической дисфункции СО (определенный). К этой группе относятся больные с идиопатическим рецидивирующим панкреатитом и/или типичными панкреатическими болями при повышении уровня амилазы/липазы в 2 раза выше нормы (выявляется при повторных обследованиях 2 раза или более), расширенным протоком поджелудочной железы (>5 мм) и увеличенным временем поступления секрета по панкреатическому протоку (> 10 мин). 2-й тип панкреатической дисфункции СО (предположительный). Больные из этой группы имеют типичные панкреатические боли и 1 или 2 критерия из типа 1. 3-й тип панкреатической дисфункции СО (возможный). Больные этой группы жалуются на панкреатические боли, но не имеют каких-либо расстройств, подтвержденных объективно (вирсунгодискинезия).
Пациенты с 1-м типом расстройств СО имеют структурные нарушения самого сфинктера или зоны фатерова соска (например, склероз); у больных со 2-м и 3-м типом выражены также и так называемые функциональные нарушения СО.
Основная проблема дисфункции СО заключается в повышенной чувствительности стенки панкреатического и желчного протоков к изменениям объема и давления, предположительно из-за пониженной растяжимости стенки желчного протока или нарушений регуляции. Поскольку боль провоцируется приемом жирной пищи, больным целесообразно назначать соответствующую диету, что без медикаментозного лечения облегчает клиническую симптоматику у половины больных.
При пальпации живота определяются болезненные точки и зоны:
Ø Зона Шоффара – между вертикальной линией, проведённой через пупок и биссектрисой угла, образованного вертикальной и горизонтальной линией, проходящей через пупок. Болезненность в этой зоне наиболее характерна для локализации воспаления в области головки поджелудочной железы.
Ø Зона Губергрица-Скульского – аналогична зоне Шоффара, но расположена слева (тело поджелудочной железы).
Ø Точка Дежардена – расположена на 6 см выше пупка по линии, соединяющей пупок с правой подмышечной впадиной (головка поджелудочной железы).
Ø Точка Губергрица – аналогична точке Дежардена, но располагается слева.
Ø Точка Мейо-Робсона – располагается на границе наружной и средней трети линии, соединяющей пупок и середину левой рёберной дуги. Сзади данная точка проецируется в левый рёберно-позвоночный угол. Болезненность в этой точке характерна для воспаления хвоста поджелудочной железы.
Ø Точка Кача. В проекции левой прямой мышцы живота, на 5 см выше пупка.
Ø Точка Мале-Ги. Тотчас ниже рёберной дуги, вдоль наружного края левой прямой мышцы живота.
Признак Грота – атрофия подкожной жировой клетчатки в области проекции поджелудочной железы.
Симптом «красных капелек» - наличие красных пятнышек на коже живота, груди, спины.
Диспепсический синдром
Гиперсаливация, отрыжка воздухом или съеденной пищей, тошнота, рвота, отвращение к жирной пищи, вздутие живота.
Похудание
Ограничение в еде + внешнесекреторная недостаточность поджелудочной железы.
Панкреатогенные поносы и синдромы мальабсорбции и мальдигестии
Характерны для тяжёлых и длительно существующих форм хронического панкреатита с выраженным нарушением внешнесекреторной функции (когда функциональная способность поджелудочной железы £ 10% от исходной).
Поносы обусловлены нарушениями выделения ферментов поджелудочной железы и кишечного пищеварения.
Ненормальный состав химуса раздражает кишечник и вызывает появление поноса. Характерно выделение большого количества зловонного кашецеобразного кала с жирным блеском (стеаторея) и кусочками непереваренной пищи.
Основные причины стеатореи:
Ø Деструкция ацинарных клеток поджелудочной железы и уменьшение ситнеза и секреции панкреатической липазы.
Ø Обструкция протоковой системы и нарушение поступления панкреатического секрета в ДПК.
Ø Снижение секреции бикарбонатов протоковыми клетками железы и уменьшение рН содержимого ДПК и денатурация при этих условиях липазы.
Ø Преципитация желчных кислот в связи с уменьшением рН в ДПК.
При тяжёлых формах ХП развиваются симптомы мальабсорбции и мальдигестии, что приводит к снижению массы тела, сухости кожи, полигиповитаминозу, обезвоживанию, электролитным нарушениям, анемии, в кале обнаруживаются крахмал, непереваренные мышечные волокна.
Инкреторная недостаточноть
Пальпация поджелудочной железы
Поджелудочная железа прощупывается у 50% больных в виде горизонтального, уплотненного тяжа, резко болезненного на 4-5 см выше пупка или 2-3 см выше большой кривизны желудка.
Клиническая картина в зависимости от формы
Выделено 5 основных клинических вариантов хронического панкреатита:
Отёчно-интерстициальный вариант (подострый)
По выраженности клинических симптомов болезнь приближается к острому панкреатиту, но в целом заболевание продолжается более 6 месяцев, причем после первой атаки определяются остаточные явления. Кроме интенсивных болей, обычно отмечается тошнота и нередко рвота. У большинства пациентов определяется болезненность в проекции ПЖ. У 80-90% больных повышается активность амилазы в моче сыворотке крови.
При УЗИ и КТ определяются умеренное увеличение размеров ПЖ и неоднородность ее структуры за счет наличия участков пониженной и повышенной плотности. Вследствие отёка собственно железы и паренхиматозной клетчатки (изменения окружающей клетчатки – результат воспалительной инфильтрации), контуры поджелудочной железы визуализируются нечётко, структура её представляется неоднородной, встречаются участки как повышенной, так и пониженной плотности; отмечается неоднородная эхогенность. По мере стихания обострения размеры железы становятся нормальными, контуры чёткими. В отличие от острого панкреатита, часть морфологических изменений остаётся стабильной (в большей или меньшей степени сохраняются участки уплотнения железы). У 10% больных изменений при УЗИ и КТ не обнаруживается. Изменения системы протоков при этой форме не выражены.
Паренхиматозный (рецидивирующий)
Характеризуется значительной продолжительностью заболевания, чередованием периодов обострения и ремиссии. Обострения возникают часто - иногда несколько раз в год. Частота их обычно связана не с грубыми изменениями протоков ПЖ, а с повторением алкогольных и пищевых эксцессов. Клинические проявления менее выражены, чем при интерстициальном ХП, и не столь значительно. Болевой синдром в период обострения выражен не резко, амилазный тест оказывается положительным реже и уровень повышения амилазы меньше.
У ½ больных имеются признаки внешнесекреторной недостаточности (стеаторея, полифекалия), которые легко купируются ферментными препаратами.
По данным УЗИ и КТ, контуры и размеры железы мало изменены, структура ее относительно однородна, равномерно и умеренно уплотнена. Изменений протоков нет. Этот наиболее часто встречающийся (более чем у 50% больных) клинический вариант сравнительно редко (у 10-12%) приводит к развитию осложнений. Если действие этиотропных факторов прекращается, то прогноз благоприятный.
В период ремиссии у некоторых больных могут возникать боли в животе.
Фиброзно-склеротический (индуративный)
Анамнез продолжительный (более 15 лет). У большей части (практически у всех) больных диспепсический и особенно болевой синдромы значительно выражены и достаточно стабильны, относительно небольшое и постоянное повышение активности амилазы в сыворотке крови и моче не соответствует выраженности этих синдромов. Обязательно наличие внешнесекреторной недостаточности. Болевой синдром плохо поддаётся лекарственной терапии. Почти у всех больных имеются нервно-психические нарушения. Исчезает грань между обострением и ремиссией.
Амилазный тест у ½ отрицательный.
По данным УЗИ и КТ, ПЖ не увеличена, а у части больных уменьшена. Она теряет характерную конфигурацию, наблюдается ее диффузное или локальное значительное уплотнение с наличием кальцинатов различных размеров. Контуры чёткие, неровные. Нередко визуализируется расширенный проток ПЖ, может наблюдаться выраженный перипанкреатит.
Фиброзно-склеротический вариант встречается примерно у 15% стационарных больных ХП. У 50% развиваются осложнения. Течение заболевания упорное.
Часты осложнения: головка – нарушение пассажа желчи; в хвосте – нарушение проходимости селезёночной вены и подпечёночная форма портальной гипертензии.
Кистозный
Встречается в 2 раза чаще, чем гиперпластический. Обострения частые и не всегда имеют видимую причину. Из клинических особенностей можно отметить выраженный в период обострения болевой синдром, явления общей интоксикации и самую выраженную из всех вариантов ХП гиперамилаземию. В значительной части случаев удается пальпировать болезненную или чувствительную ПЖ.
Образование мелких (диаметром до 15 мм) стабильно определяемых при УЗИ кист на фоне ХП придает определенное своеобразие клинической картине, что позволяет его выделить как особый вариант. При УЗИ и КТ чаще определяется увеличение ПЖ, выраженная неровность ее контуров с наличием небольших полостных структур, как правило заполненных жидкостью. У значительной части пациентов крупные протоки ПЖ расширены. Этот вариант встречается у 6-10% стационарных больных. У 60% развиваются осложнения.
Гиперпластический (псевдотуморозный)
Заболевание протекает длительно (более 10 лет). Значительная выраженность болевого синдрома, нередко наблюдающееся уменьшение массы тела, неравномерное локальное увеличение ПЖ, выявляемое при пальпации, служит основанием для того, чтобы заподозрить карциному железы. Именно с таким диагнозом больные чаще всего поступают в стационар.
Амилазный тест положителен у 50%.
При УЗИ и КТ обнаруживают выраженное увеличение какого-либо отдела, чаще головки. Контуры ее в этой зоне неровные и нечеткие. Структура пораженного отдела достаточно пестрая, очаги пониженной плотности с мелкими псевдокистами вкраплены в зоне значительного уплотнения ткани железы. Нередко визуализируется расширенный крупный проток железы. Расширение и концентрическое сужение крупного протока подтверждает при ЭРХГ.
Этот вариант наблюдается у 4-6% больных. В части случаев заболевание протекает с незначительно или умеренно выраженными клиническими проявлениями, у 70% развиваются осложнения.
Степени тяжести
1. Лёгкое течение
ý Обострения редкие (1-2 раза в год), непродолжительные, быстро купирующиеся;
ý Болевой синдром умеренный;
ý Вне обострения самочувствие больного улучшается;
ý Уменьшения массы тела нет;
ý Функция поджелудочной железы не нарушена;
ý Копрологические анализы в пределах нормы;
2. Течение средней степени тяжести
ý Обострения 3-4 раза в год, протекают с типичным длительным болевым синдромом;
ý Выявляется панкреатическая гиперферментемия;
ý Определяется умеренное снижение внешней секреторной функции поджелудочной железы и похудание;
ý Отмечается стеаторея, креаторея, амилорея;
3. Тяжёлое течение
ý Частые и длительные обострения с упорным болевым синдромом;


