 Реферат: Панкреатиты
Реферат: Панкреатиты
Вторичный панкреатогенный перитонит возникает в ходе воспалительно-гнойной эволюции панкреонекроза и парапанкреатита или как осложнение со стороны других органов. К вторичному перитониту можно отнести пропотной или перфоративный желчный перитонит, перитонит вследствие перфорации псевдокисты сальниковой сумки, острых язв желудка и кишечника/14/.
Экссудат при вторичном перитоните содержит примесь желчи, кишечное содержимое, фибрин и гной/14/.
Интенсивность желтоватой окраски экссудата при жировом панкреонекрозе зависит от степени биллиарной гипертензии и пропотевании желчи через стенку желчных путей. Окрашенность кровянистого экссудата при геморрагическом панкреонекрозе зависит от степени проницаемости сосудистой стенки. При грубых структурных изменениях, в частности при панкреонекрозе, создаются условия для выхода в периваскулярное пространство не только осколков эритроцитов, но и неизмененных клеток/2/.
Приведенные данные позволяют считать, что динамика перитонеального синдрома, объем перитонеального экссудата, его характеристики (мутность, активность амилазы и др.) могут иметь диагностическое и прогностическое значение/4/.
III. Синдром динамической кишечной непроходимости (ДНК) при остром панкреатите отмечают у 40-60%, а по некоторым данным у 90% больных. Клинико-морфологические сопоставления показали, что многократную рвоту следует воспринимать как прогностический признак. В случаях с неблагоприятным исходом она начинается с первых часов болевого приступа/2/.
Рвотные массы у больных с деструктивным панкреатитом обычно содержат примесь желчи, но при развитии эрозивно-язвенного поражения желудка они имеют вид «кофейной гущи», а при сопутствующем циррозе печени и варикозно расширенных венах пищевода содержат малоизмененные или алые сгустки крови/4/.
Сопоставление с морфологическими изменениями выявило параллелизм между интенсивностью ДНК и тяжестью клинического течения деструктивного панкреатита/2/.
Панкреонекроз с неблагоприятным исходом сопровождается более продолжительной ДНК, консервативные мероприятия не эффективны. На рентгеновских снимках таких больных видны растянутые петли кишечника, не редко с уровнем жидкости. Дифференциальной диагностикой с механической непроходимостью в таких случаях помогает исследование пассажа бария по кишечнику. У оперированных или умерших с такой клинической картиной больных обнаруживали тотальный или субтотальный панкреонекроз с обширным поражением околопанкреатической клетчатки, большого сальника. В большинстве таких наблюдений имелись множественные очаги стеатонекроза в клетчатке брыжейки тонкой кишки, в одном или нескольких местах околокишечной клетчатки/2/.
Для оценки тяжести течения панкреонекроза применяется измерение объема застойного желудочного содержимого, получаемого по назогастральному зонду за сутки/2/.
|
Показа- тель |
1-е сутки | 2-е сутки | 3-е сутки | 4-е сутки |
5-7-е сутки |
8-14-е сутки |
Благоприятный исход (n=70)
|
Объем, мл |
233,2 | 507,1 | 596,4 | 383,3 | 381,8 | - |
| Число больных | 19 | 14 | 14 | 15 | 8 | - |
Летальный исход (n=130)
|
Объем, мл |
266,7 | 613,2 | 636,8 | 598,2 | 1156,2 | 1804,6 |
| Число больных | 18 | 19 | 19 | 17 | 32 | 25 |
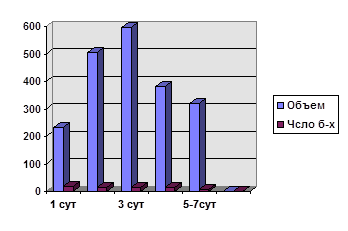
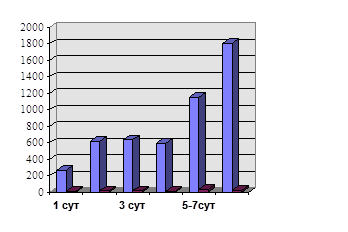
В группе больных с благоприятным исходом (см. таблицу) объем застойной жидкости достигает пика на 2-3-й день приступа и не превышает 600-800мл в сутки. С 4-5-го дня он уменьшается до 300-400 мл и менее.
В группе больных с неблагоприятным исходом панкреонекроза объем содержимого желудка нередко уже на 2-3-й день превышает 1000мл. В последующие дни объем застойного желудочного содержимого увеличивается в 2-3 раза/2/.
........ Этот простой прием позволяет уже в первые дни заболевания хотя бы ориентировочно выделить группу больных с прогностически неблагоприятным течением заболевания и соответственно корригировать лечение.
IV.Гемодинамические расстройства при остром панкреатите обстоятельно изучены с помощью специальных инструментальных методик. В условиях неотложной диагностики деструктивного панкреатита ориентировочную оценку гемодинамики можно провести по состоянию пульса, периферической микроциркуляции, артериального и центрального венозного давления/2/.
Тахикардия при формировании панкреонекроза возникает с первых часов болевого приступа. В первые сутки она имеется у 67% больных (120-130 ударов в минуту), (при геморрагическом панкреатите - у 49,3%, при жировом панкреонекрозе - у 71,4%). На 2-3 сутки количество таких больных увеличивается до 81,5%/2/.
Систолическое артериальное давление (САД) в первые дни формирования деструктивных форм панкреатита характеризуется тремя вариантами: гипертоническим, нормотоническим и гипотоническим. Среди верифицированных наблюдений в ранние сроки преобладали гипертонический и нормотонический варианты/2/.
Анализ верифицированных наблюдений показал, что степень гемодинамических расстройств во многом соответствует общей тенденции развития деструктивного панкреатита/2/.
У 19,1% больных с верифицированным диагнозом панкреонекроза подъем САД достигал 250/100 мм рт. ст. и удерживался в течении 7-8 дней. Развитие подобного «гипертонического криза» является одним из клинических признаков формирования панкреонекроза с прогрессированием деструктивных изменений. На секции в таких случаях имеются обширные поражения поджелудочной железы и забрюшинной клетчатки. Патологоанатомические исследования показали, что уже в первые 4-5 дней деструктивные изменения (очаги жирового некроза, кровоизлияния, очаги некроза) имеются в параадреналиновой клетчатке и в паренхиме надпочечников. Это позволяет связать возникновение гипертонического криза в первые дни формирования панкреонекроза не только с рефлекторными реакциями на боль и воспаление, но и с распространением зоны деструктивных изменений на параадреналовую клетчатку, надпочечники и другие отделы забрюшинной клетчатки. Артериальная гипертензия и «панкреатогенный гипертонический криз» чаще выявляются при жировом панкреонекрозе (52,1%) чем при геморрагическом (23,3%)/2/.
Артериальная гипотензия чаще возникает при геморрагическом панкреонекрозе (60,7%), чем при жировом панкреонекрозе (11,1%)/2/.
Нормотонический вариант гемодинамики в 1-е сутки формирования панкреонекроза отмечен у 37,4% больных с верифицированным диагнозом/2/.
Изменения центрального венозного давления (ЦВД) в верифицированных наблюдениях панкреонекроза также имели тесную связь с клиническим течением заболевания. Отрицательные или близкие к нулю показания ЦВД в первые 24 ч заболевания возникали на фоне обширных некротических поражений поджелудочной железы и забрюшинной клетчатки/2/.
Нарушения периферической микроциркуляции кожи (НПМК) в виде изменения цвета кожи имеются у 39,6% больных (фиолетовые пятна на коже живота, конечностей, цианоз и акроцианоз, бледность), обычно развиваются в 1-е сутки формирования обширных деструктивных изменений/2/.
В последние годы в диагностике острого панкреатита все чаще находят применение ультразвуковое и ангиографическое исследования, эндоскопическая ретроградная панкреатохолангиография (ЭРПХГ) и компьютерная томография. Однако использование в диагностике острого панкреатита ЭРПХГ и ангиографии не получает широкого распространения в связи с повышенной инвазивностью и сложностью этих методик. Наиболее перспективным инструментальным методом диагностики острого панкреатита является постоянно совершенствующийся метод ультразвукового исследования (УЗИ). Простой в использовании, не имеющий противопоказаний метод УЗИ особенно ценен в связи с возможностью повторного применения для динамического контроля за состоянием поджелудочной железы и окружающей парапанкреотической клетчатки, выявление признаков деструктивного панкреатита, в том числе и в послеоперационном периоде. Однако по лучение четких ультразвуковых данных о состоянии поджелудочной железы в остром периоде заболевания часто затруднено значительным скоплением газов в кишечнике, у больных повышенного питания, у ранее оперированных на органах верхнего отдела брюшной полости с нарушением топографии этой области/4/.
Неоценимую услугу УЗИ оказывает при диагностике панкреонекроза - частого и очень грозного осложнения острого панкреатита. Основные ультразвуковые данные (степень увеличения поджелудочной железы, четкость ее контуров, распространение изменений эхо-структуры, эхогенность паренхимы, изменения в желчном пузыре) не имели достоверной взаимосвязи с течением и исходом заболевания, однако обнаружена закономерность в течении панкреонекроза при трех типах сочетаний этих основных нарушений эхо-структуры поджелудочной железы. Диффузная эхо-неоднородность ее паренхимы с чередованием участков уплотнения и разрежения (1-й тип) в 14,8% случаев соответствовала последующему развитию локальных постнекротических осложнений. Такие же осложнения развились у трети больных с исходным преобладанием зон с высокой интенсивностью отражения эхо- сигнала (2-й тип), частота их достигала 80% в тех случаях, когда превалировали обширные участки пониженной эхогенности и эхонегативные зоны (3-й тип)/10/.
Среди инструментальных методов диагностики панкреатита значительное место занимает лапароскопическое исследование, которое помогает исключить изменения со стороны других органов брюшной полости, выявить другие признаки развивающегося деструктивного процесса в поджелудочной железе, уточнить форму панкреатита, характер перитонеальных явлений. Лапароскопический метод можно считать альтернативой лапаротомии, оптимальным средством для оказания малотравматичного и достаточно адекватного хирургического пособия при остром панкреатите. Однако диагностические и лечебные возможности метода могут быть существенно ограничены из-за недостаточной доступности поджелудочной железы для осмотра, трудности выявления забрюшинного распространения выпота, при обследовании больных со спаечным процессом в брюшной полости, в условиях выраженного пареза кишечника, при обширных вентральных грыжах, у очень тучных больных, в коматозном состоянии/4/.
Большое количество ангиографических признаков острого панкреатита и вариабельность их при близких вариантах поражения поджелудочной железы затрудняют диагностическую интерпретацию данных в каждом конкретном случае. Поэтому целесообразнее ориентироваться на определенные сочетания этих признаков, отражающих глубину и распространение некроза паренхимы поджелудочной железы.
Можно выделить три типичных варианта таких сочетаний:
1. Мелкоочаговая деструкция. Ангиосемиотика скудна и слабо выражена, характеризуется преимущественно диффузно разбросанными стенозами, окклюзиями и деформациями мелких панкреатических артерий.
2. Крупноочаговая деструкция. Характерно появление обширных гипо- и аваскулярных зон, захватывающих иногда целый анатомический отдел железы. Часто наблюдается длительная задержка контрастного вещества в артериях поджелудочной железы, а в венозной фазе - стеноз или тромбоз селезеночной вены.
3. Тотально-субтотальные некрозы. Типично появление аваскулярных зон, длительной задержки контрастного вещества в артериях 2-3 анатомических отделов железы, часто наблюдается тромбоз или стеноз селезеночной вены, снижение кровотока в чревном стволе.
|
Вариант панреонекро-за |
Метод исследования поджелудочной железы Признаки. |
Ожидаемый тип течения панкреонек-роза |
||
|
УЗИ п.ж. |
Лапароскопия |
Ангиография п.ж. |
||
|
Мелкоочаговая деструкция |
1-й тип нарушений эхо-структуры п. ж. |
Cерозный, желчный, светло-геморраги- ческий выпот |
Диффузно-очаговые нарушения ангиоархитектоники п.ж. |
Неосложнен-ный |
|
Крупноочаго-вая деструкция |
2-й или 3-й тип нарушений эхо-структуры п.ж. |
Светло- или темно-геморра гический вы- пот, но без забрюшинного ра спространения |
Наличие крупных аваскулярных зон, длительная задержка контрастного вещества в сосудах п.ж. |
Ранние токсемические осложнения легко устраняются в процессе интенсивной терапии |
|
Тотально-субтотальные формы некроза; очаговые формы с преимущественным поражением забрюшинной клетчатки |
Возможен любой тип нарушений эхо-структуры п.ж. |
Темно-геморрагичес-кий выпот; Геморрагическая имбибиция забрюшинной клетчатки |
Признаки тотально-субто- тальных форм поражения |
Наиболее вероятно развитие постнекротических осложнений. Потенциально летальная форма, преимущественно в ранние сроки; неизбежность постнекротических осложнений |
Следует отметить, что все методы инструментальной диагностики призваны в той или иной степени разрешить задачу обнаружения грубых морфологических проявлений деструктивного процесса в поджелудочной железе. С учетом сложных патофизиологических и биохимических процессов, предшествующих и сопутствующих развитию клинических и морфологических проявлений деструктивного панкреатита, применение этих методов не решает проблему ранней диагностики и прогнозирования течения заболевания. Даже интраоперационное обследование поджелудочной железы имеет ограниченное диагностическое и прогностическое значение, особенно на начальных стадиях заболевания/4/.
При прогрессировании клинической картины панкреатита, неэффективности проводимости консервативных мероприятий, ухудшении состояния больного, появления перитонеальных симптомов, диагноз деструктивного панкреатита с помощью инструментальных и оперативных методов чаще находит лишь запоздалое подтверждение. Как показывает опыт, интенсивные лечебные мероприятия, предпринимаемые на этом этапе часто оказываются малоэффективными. Исходя из вышеизложенного, решающая роль в ранней диагностике и прогнозирования течения острого панкреатита должна отводиться специальным лабораторным методам исследования поджелудочной железы. К ним относятся исследования активности ферментов поджелудочной железы, различные функциональные тесты, показатели белкового, углеводного, электролитного обмена. В связи с тем, что поджелудочная железа секретирует почти все группы пищеварительных ферментов, на путях органоспецифической диагностики панкреатита центральное место занимает исследование этих ферментов в различных биологических средах организма/4/.


